Die Gaumenmandeln befinden sich links und rechts hinter dem Gaumenzäpfchen. Bei einer Mandelentzündung (lateinisch: Angina tonsillaris) handelt es sich um eine Entzündung der Gaumenmandeln (lateinisch: Tonsillen), die mit starken Halsschmerzen, Schluckbeschwerden, Fieber und allgemeiner körperlicher Abgeschlagenheit einhergeht. Der hintere Rachenraum ist geschwollen und stark gerötet. So lässt sich auch die lateinische Bezeichnung „Angina“ erklären. Das Wort bedeutet Beklemmung oder Enge.
In Deutschland gehört die akute Mandelentzündung zu den Krankheiten, wegen derer die Menschen am häufigsten einen Arzt aufsuchen. Mit einer korrekten und konsequent durchgeführten Therapie heilt sie in der Regel innerhalb von acht Tagen bis zwei Wochen ohne weitere Folgen vollständig aus.
Die verschiedenen Formen einer Mandelentzündung
Eine Mandelunterzündung lässt sich nach verschiedenen Kriterien unterteilen: Nach ihrem Verlauf (akut, wiederkehrend oder chronisch), nach ihrem Auftreten (beidseitig oder einseitig), nach klinischer Symptomatik und ob es eine bakterielle oder virale Entzündung ist.
Die akute Mandelentzündung
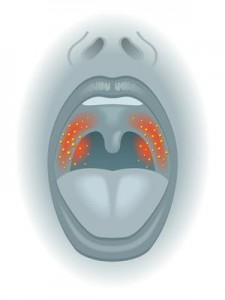
Die akute Mandelentzündung entsteht durch das Eindringen von Bakterien oder Viren über die Atemwege in den Rachenbereich. Infolge des noch nicht ausreichend entwickelten Immunsystems sind vor allem Kinder und Jugendliche von der sogenannten akuten „Angina“ betroffen. Neben Halsschmerzen, heftigen Beschwerden beim Schlucken und hohem Fieber, ist das gesamte körperliche Befinden stark eingeschränkt.
Besserung nach 2 bis 5 Tagen
Sofern es sich um eine Infektion, die durch Viren verursacht wurde, handelt, klingen die Beschwerden zumeist nach zwei bis fünf Tagen von allein wieder ab. Eine spezielle Therapie ist nicht erforderlich. Allerdings helfen beispielsweise fiebersenkende Mittel oder Lutschtabletten, die unangenehmen Begleiterscheinungen der Entzündung zu lindern. Anders sieht das bei einer bakteriellen Infektion aus.
Eine bakterielle Mandelentzündung muss mit Antibiotika behandelt werden
Zumeist sind hier Streptokokken für den Ausbruch der Erkrankung verantwortlich. Zunächst äußert sich der akute Verlauf der Angina in einer entzündlichen Schwellung der Mandeln, die der Arzt oftmals sogar von außen ertasten kann. Die Mandeln sind dabei hochrot und mit eitrigen, weiß-gelben Belägen bedeckt. Diese können streifenartig, punktförmig oder schmierig ausfallen. Ein ganz typisches Begleitsymptom ist außerdem ein unangenehmer Mundgeruch.
Eine bakteriell verursachte, akute Mandelentzündung kann ohne geeignete Therapie für den gesamten Organismus sehr gefährlich werden. Die konsequente Behandlung mit Antibiotika ist deshalb unumgänglich.
Die rezidivierende Mandelentzündung
Kehrt die Mandelentzündung in regelmäßigen Abständen, etwa zwei bis vier Mal pro Jahr, immer wieder, sprechen Fachleute von einem rezidivierenden Krankheitsverlauf. Die Ursache liegt unter Umständen in einer unzureichenden Therapie der akuten Entzündung, sodass Bakterien in den Furchen der Mandeln zurückbleiben und dort weiter siedeln. Sobald neue Keime hinzukommen, vermehrt sich das Bakteriengemisch explosionsartig und die Krankheit mit allen Begleiterscheinungen bricht erneut aus. Im weiteren Verlauf können sich Resistenzen gegen Antibiotika ausbilden, die eine völlige Ausheilung deutlich erschweren. Die Bakterien, die zu schwachen Abwehrzellen der Mandeln und deren Ausscheidungsprodukte halten demnach die Entzündung immer weiter in Gang. Das Mandelgewebe vernarbt und erscheint an der Oberfläche stark zerklüftet.
Die chronische Mandelentzündung
Zumeist entwickelt sich die chronische Mandelentzündung aus dem rezidivierenden Krankheitsverlauf. Oft haben die betroffenen Personen kaum mehr Beschwerden. Einige spüren jedoch einen dauerhaft unangenehmen Geschmack und sie leiden permanent unter Mundgeruch, der auch mit einer sorgfältig durchgeführten Zahnpflege nicht verschwindet. Sobald der Arzt Druck auf die Mandeln ausübt, quillt aus ihren Oberflächenfurchen Eiter.
In der Regel erreichen Antibiotika das kranke Gewebe jetzt nicht mehr. Es besteht die Gefahr, dass die Bakterienansiedlungen in das Blut des Patienten gelangen und von dort in andere Organe „streuen“. Die Folge sind unter Umständen schwerwiegende Folgeerkrankungen, wie rheumatisches Fieber oder dramatisch verlaufende Herzklappeninfektionen.
Die beidseitige Mandelentzündung
Eine von außen verursachte Virus- oder Bakterieninfektion führt in den überwiegenden Fällen zu einer Mandelentzündung, bei der beide Seiten gleichzeitig betroffen sind. Der hintere Rachenraum ist gleichmäßig stark gerötet, sowohl die rechte als auch die linke Gaumenmandel ist geschwollen und eventuell vorhandene Eiterauflagerungen finden sich ebenfalls auf beiden Mandeloberflächen.
Die einseitige Mandelentzündung
Die einseitige Mandelentzündung ist nicht so häufig wie die beidseitige. Sie wird zumeist durch sich ausweitende Entzündungen an den Zähnen, gut- oder bösartige Tumore, Syphilisinfektionen, Tuberkulose und andere seltenere Krankheiten ausgelöst. Aber auch Bakterien können eine einseitige Gaumenmandelentzündung hervorrufen. Allerdings kommt das ausschließlich bei Erwachsenen vor. Hierbei bildet sich eine Art Geschwür auf der Mandel, welches äußerst unangenehm riecht. Typisch sind außerdem eine Schwellung der Lymphknoten am Hals und einseitige Halsschmerzen, die zumeist bis zum hin Ohr ausstrahlen.
Klinische Betrachtung der Mandelentzündung
Die Diagnose „Mandelentzündung“ stellt der Arzt zunächst anhand des klinischen Erscheinungsbildes der Erkrankung. Neben den vom Patienten geäußerten typischen Beschwerden, wie Halsschmerzen, Schluckbeschwerden, unangenehmer Geschmack, belegte Stimme, Fieber und Abgeschlagenheit existiert folgende klinische Betrachtungsweise:
katarrhalische Angina: Die Mandeln sind gerötet und geschwollen.
follikuläre Angina: In den Furchen und auf der Oberfläche der Gaumenmandeln sind weiß-gelbliche, „stippchenförmige“ Beläge sichtbar.
lakunäre Angina: Die Mandeln sind gerötet und zeigen eitrige, schmierig ineinanderfließende Beläge.
Die klinische Untersuchung mit der exakten Abklärung des Krankheitserscheinungsbildes schafft die Grundlage für die Auswahl weiterer Untersuchungsmaßnahmen, wie beispielsweise Blutuntersuchung oder Abstrich.
Weitere Informationen zu Symptomen und Behandlungsmöglichkeiten.
Ursachen für eine Mandelentzündung
Für eine akute Mandelentzündung sind zumeist Bakterien verantwortlich, die sich auf eine durch Viren verursachte Infektion „aufpfropfen“ und sich dort explosionsartig vermehren. Bei den Bakterien handelt es sich in der Regel um Streptokokken. Infektionen mit Pneumokokken, Staphylokokken oder Influenza-Bakterien sind bedeutend seltener.
Langjährige Untersuchungen haben ergeben, dass vor dem Ausbruch der Mandelentzündung, das Immunsystem der betroffenen Personen, beispielsweise durch Stress, eine Erkältung oder einen angegriffenen Allgemeinzustand, bereits deutlich geschwächt war.
Oft kommt es bei Kindern und Jugendlichen, seltener bei erwachsenen Personen auch zu viral verursachten Mandelentzündungen. Diese verlaufen im Gegensatz zur bakteriellen Infektion nicht eitrig, sondern machen sich zumeist lediglich durch Rötung des Rachenraumes, Halsschmerzen und eventuell Fieber bemerkbar. Eine Form der viral bedingten Mandelentzündung ist beispielsweise auch das Pfeiffersche Drüsenfieber.

